Антипригарный барьер
В некоторых послеоперационных ситуациях в гинекологии могут образовываться спайки. Это полосы аномальной фиброзной ткани, которые образуются между внутренними органами или структурами, часто в ответ на воспаление, инфекцию или хирургическую травму. Эти спайки являются первым поздним осложнением после операции (гистероскопии или лапароскопии) и могут стать причиной боли, бесплодия, повторной операции…
Для предотвращения образования спаек настоятельно рекомендуется использовать антиадгезионные барьеры. Эти медицинские устройства накладываются на зоны риска в конце операции. Их роль заключается во временном разделении поверхностей тканей на этапе заживления, чтобы ограничить прямой контакт и тем самым снизить риск образования патологических спаек.
Ваши самые часто задаваемые вопросы
Каковы преимущества для лечения пациентов в среднесрочной и долгосрочной перспективе?
Использование антиадгезионных барьеров снижает риск образования послеоперационных спаек, которые могут быть причиной хронической боли, вторичного бесплодия или осложнений при последующих операциях. Это позволяет улучшить качество жизни пациентов и ограничить необходимость повторного хирургического вмешательства. Пациент не ощущает присутствия барьера, который со временем исчезает естественным образом без дополнительного вмешательства.
Влияют ли антипригарные барьеры на фертильность или будущую беременность?
Да, в положительном смысле. Уменьшая образование спаек в матке, фаллопиевых трубах или яичниках, эти устройства помогают сохранить фертильность и повышают шансы на последующую беременность. Их использование особенно актуально для пациенток детородного возраста.
Нужно ли мне специальное устройство для нанесения антипригарных барьеров?
Нет, в большинстве случаев применение антиадгезивных растворов не требует каких-либо специальных дополнительных устройств. Выбор устройства (гель, мембрана или другой раствор) может повлиять на практическую схему применения, но в целом оно интегрируется в хирургическую процедуру без каких-либо ограничений. В нашем случае продукт готов к использованию, а его встроенный аппликатор гарантирует легкое и точное размещение.
Изменяют ли антиадгезионные барьеры ход или продолжительность процедуры?
Нет, нанесение антипригарных барьеров происходит быстро и в самом конце процедуры. Однако время подготовки может варьироваться в зависимости от типа устройства: некоторые растворы необходимо восстанавливать или смешивать перед использованием, что может удлинить необходимое время. Поскольку наш продукт готов к использованию, специальной подготовки не требуется. Все, что нужно сделать ассистенту в операционной, — это открыть его для немедленного применения по окончании операции.
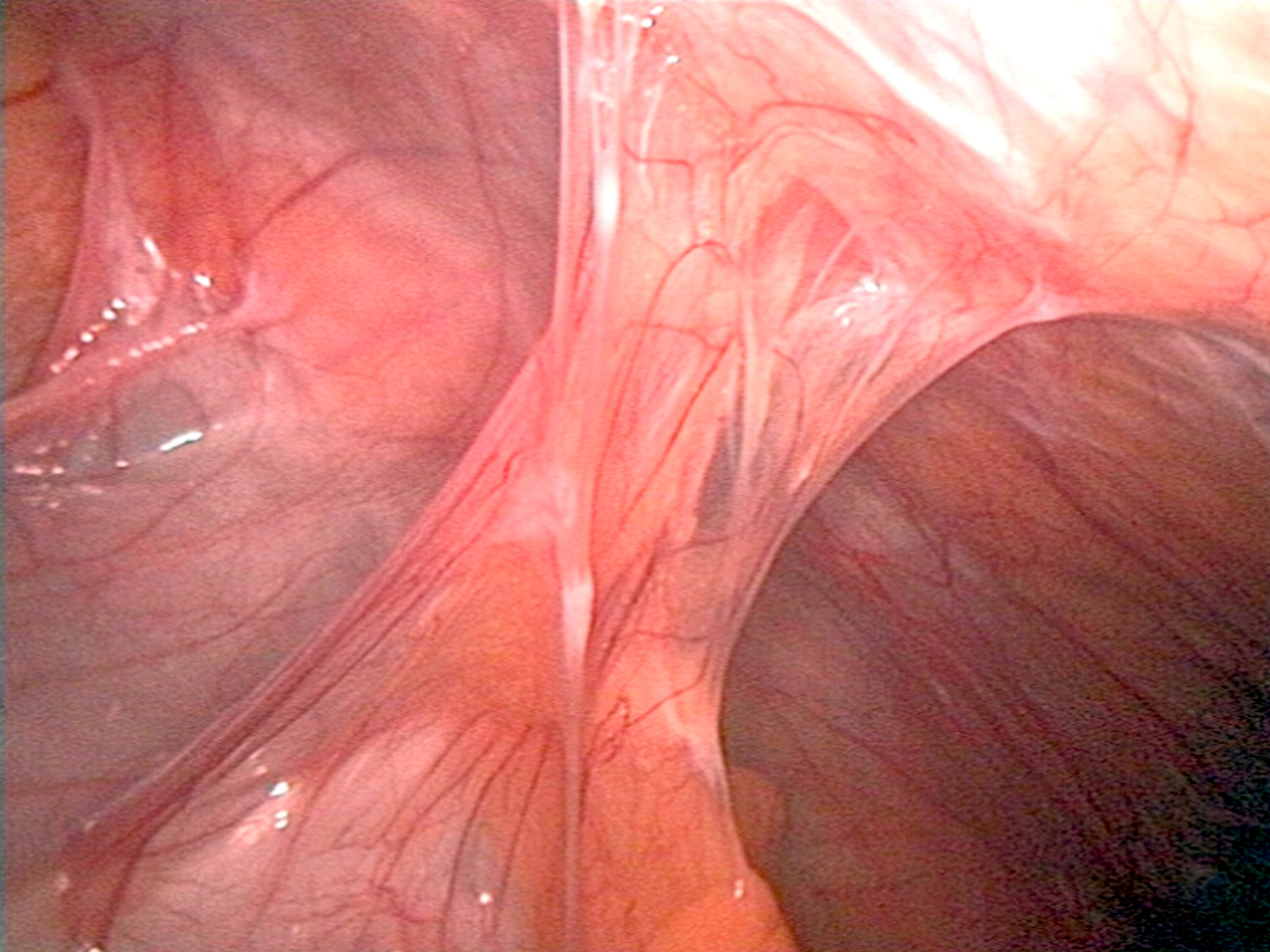
Спайки – основное осложнение после гистероскопических и лапароскопических операций
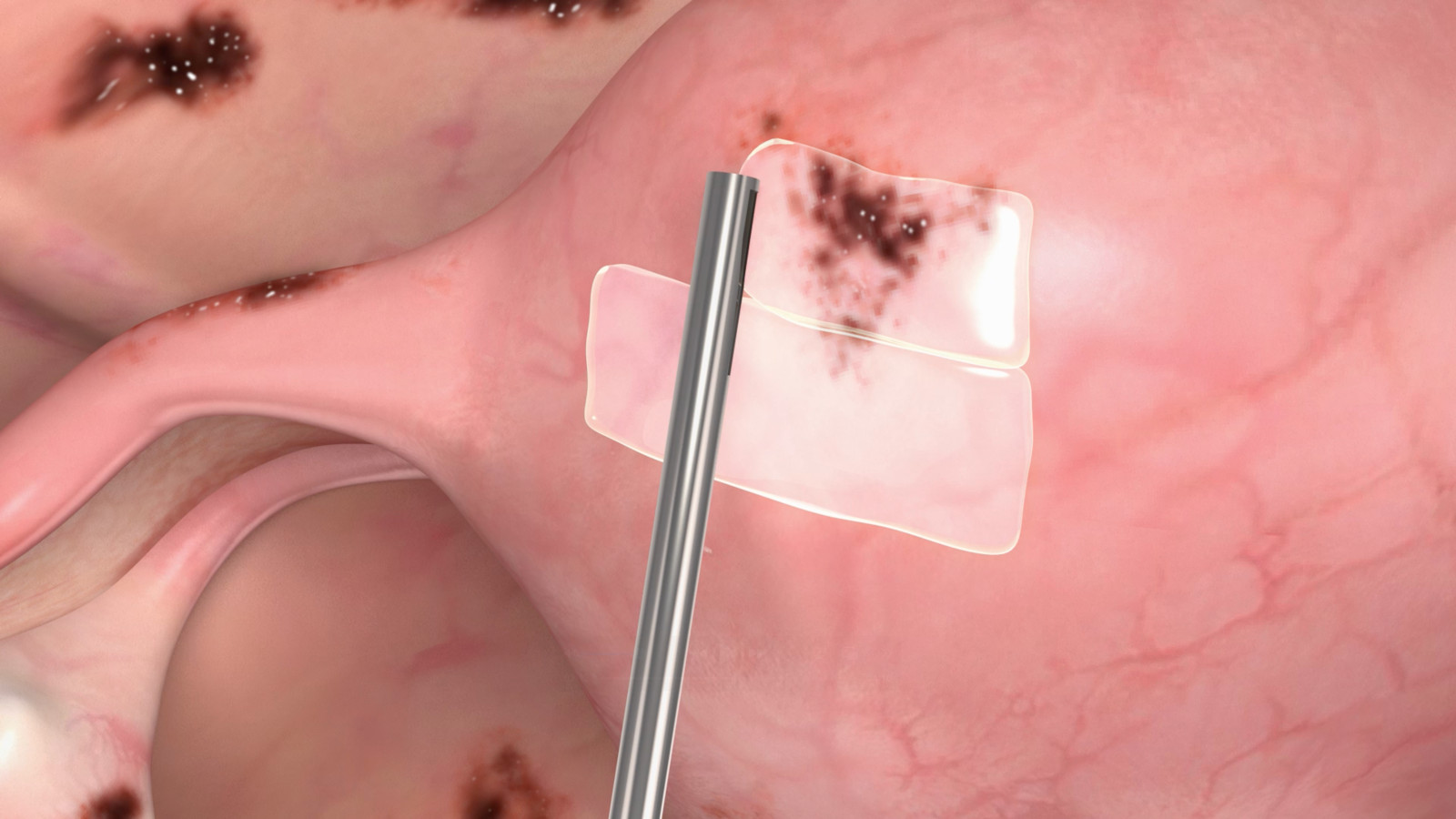
В хирургической гинекологии применение противоспаечного барьера направлено на предотвращение образования послеоперационных спаек. Их развитие может иметь серьёзные клинические последствия: хроническую тазовую боль, нарушения менструального цикла, снижение фертильности и даже непроходимость маточных труб. Противоспаечные барьеры выпускаются в различных формах (гели, плёнки, порошки) и действуют, создавая временное физическое разделение между тканями, что способствует оптимальному заживлению слизистой оболочки матки или брюшины. Они особенно показаны при хирургических вмешательствах с высоким риском образования спаек, таких как миомэктомия (удаление миомы), операции по поводу эндометриоза, операции на маточных трубах или некоторые виды оперативной гистероскопии (например, резекция синехий или маточных перегородок).
Узнать больше…
Эти барьеры полностью рассасываются и предназначены для естественного выведения организмом через определённый период времени, не требуя удаления. Таким образом, их применение служит дополнением к малоинвазивной хирургии, направленным на снижение риска поздних осложнений, содействие функциональному восстановлению репродуктивной системы и сохранение репродуктивного потенциала.
Основные критерии для антипригарного барьера
Чтобы быть эффективным и пригодным для клинической практики, противоспаечный барьер должен соответствовать нескольким критериям. Прежде всего, он должен быть готовым к использованию и простым в применении, чтобы не удлинять процедуру и органично вписываться в хирургический процесс. Его состав должен гарантировать идеальную переносимость организмом и естественную резорбцию без побочных эффектов. Эффективность противоспаечного барьера во многом зависит от его способности хорошо прилегать к обработанным поверхностям, независимо от анатомической области, и сохранять стабильность в течение всего процесса заживления, не оказывая негативного влияния на послеоперационное восстановление. Наконец, его эффективность должна быть подтверждена тщательными клиническими исследованиями, что гарантирует хирургам и пациентам высокий уровень надежности и безопасности.
